Всё о поражении лёгких при коронавирусной инфекции

Коронавирусами (Coronaviridae) называют семейство РНК-содержащих вирусов, которые являются возбудителями ряда заболеваний – от легкой формы ОРВИ до развития тяжелого острого респираторного синдрома. На современном этапе известно 4 представителя группы, которые могут вызывать болезни у людей.
Пандемия коронавирусной инфекции (COVID-19, КВИ), возникшая в декабре 2019 года в Ухане (Хубэй), спровоцирована коронавирусом SARS-CoV-2. Этот представитель семейства РНК-содержащих вирусов опасен тем, что его мишенями становятся альвеолярные клетки легких (рис. 1). Результат – развитие пневмонии в качестве осложнения КВИ. Далее рассмотрены симптомы поражения легких при коронавирусе, методы диагностики и особенности лечения.
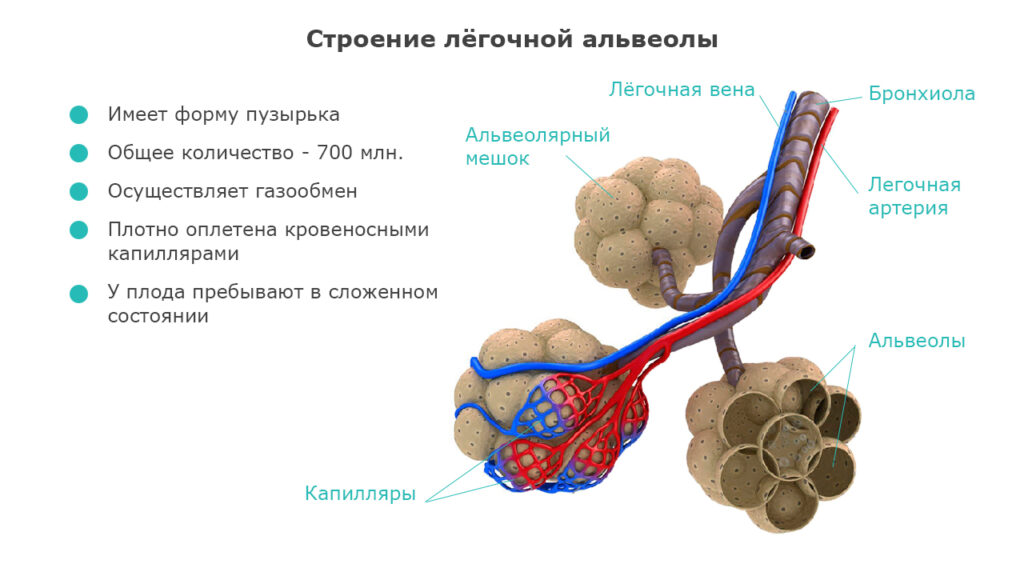
Как возбудитель попадает в легкие?
SARS-CoV-2 передается от человека к человеку несколькими путями:
- воздушно-пылевым;
- воздушно-капельным;
- контактным.
Специалисты не исключают фекально-орального механизма передачи. Этот путь заражения коронавирусной инфекцией остается изученным не до конца. Возбудитель оседает на слизистых оболочках верхних дыхательных путей (носа, глотки) и глаз. Как результат – появление первых симптомов в виде боли в горле, насморка, першения, у детей – конъюнктивита. Далее вирус преодолевает защитные барьеры и попадает в системный кровоток, затем – в легочную ткань. Обычно поражение альвеолярных клеток происходит через 7-10 дней с момента заражения.
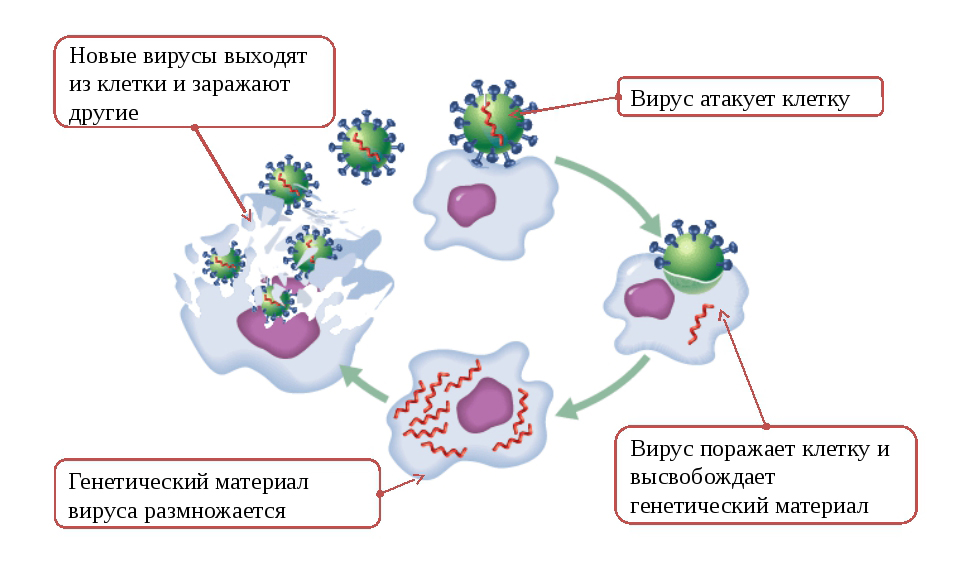
[tds_note]На заметку: Тяжесть поражения легких напрямую зависит от состояния иммунной системы. Чем крепче иммунитет, тем легче протекает заболевание.[/tds_note]
Симптомы и тяжесть течения
При легкой степени заболевания (без осложнений) у пациентов возникают следующие жалобы:
- усталость;
- сонливость;
- повышение температуры тела (37-38 оС);
- озноб;
- боль в мышцах;
- головная боль;
- одышка;
- сухой кашель;
- заложенность носа/ринит;
- тошнота и приступы рвоты (редко).
Пневмония, спровоцированная коронавирусом, может протекать в легкой и тяжелой форме. В первом случае больные не нуждаются в кислородотерапии. Второй вариант характеризуется сочетанием лихорадки и/или других признаков ОРВИ с частотой дыхания более 30 в минуту, тяжелой дыхательной недостаточностью или SpO2 ≤ 93% (показатель насыщения крови кислородом, который у здорового человека ≥ 95%).
Тяжесть течения
- Легкая – без воспаления или с легкой формой пневмонии – 80% клинических случаев.
- Тяжелая – включение в патологический процесс более 50% легочной ткани в сочетании с одышкой и низкой сатурацией – 15%.
- Критическая – шок, дыхательная недостаточность, недостаточности со стороны многих органов организма – 5%.
Коронавирус снижает устойчивость организма и к бактериальным инфекциям, увеличивая адгезию микроорганизмов к местному эпителию. Таким образом, на фоне вирусной инфекции может активировать местная бактериальная микрофлора, что провоцирует развитие бактериальной пневмонии. Это ухудшает прогноз для пациента.
Распространенными бактериальными возбудителями считаются стрептококк, микоплазма пневмонии, гемофильная палочка и золотистый стафилококк. При тяжелом поражении легких – клебсиелла, псевдомонада. Для пожилых людей опасными считаются полимикробные инфекции (сочетание нескольких бактериальных возбудителей), поскольку чаще всего такие формы заболевания не реагируют на первоначальное лечение.
Диагностика поражения легких при COVID-19
Подтвердить или опровергнуть инфицирование коронавирусом можно только при помощи лабораторной диагностики. Проводится ПЦР-исследование (мазок из носо- и ротоглотки) и тест на антитела (венозная кровь). Поражение легочной ткани можно определить, используя визуализирующие методы диагностики.
Флюорография, как показывает статистика, считается малоинформативной, поскольку покажет отклонения от нормы только в случае тяжелой пневмонии. Например, почти у каждого пятого пациента с легкой формой заболевания рентгенологические признаки заражения COVID-19 отсутствуют. На ранних сроках врач также не увидит отклонений.
УЗИ
Если пациента невозможно транспортировать в стационар и необходимо провести срочную диагностику, используют ургентное УЗИ. Этот метод считается более информативным, чем флюорография. Преимущества проведения УЗИ легких:
- возможность диагностики на месте без транспортировки пациента на КТ;
- возможность уменьшения количества проводимых КТ с целью мониторинга состояния пациента;
- снижение воздействия на организм человека лучевой нагрузки;
- недорогой метод исследования.
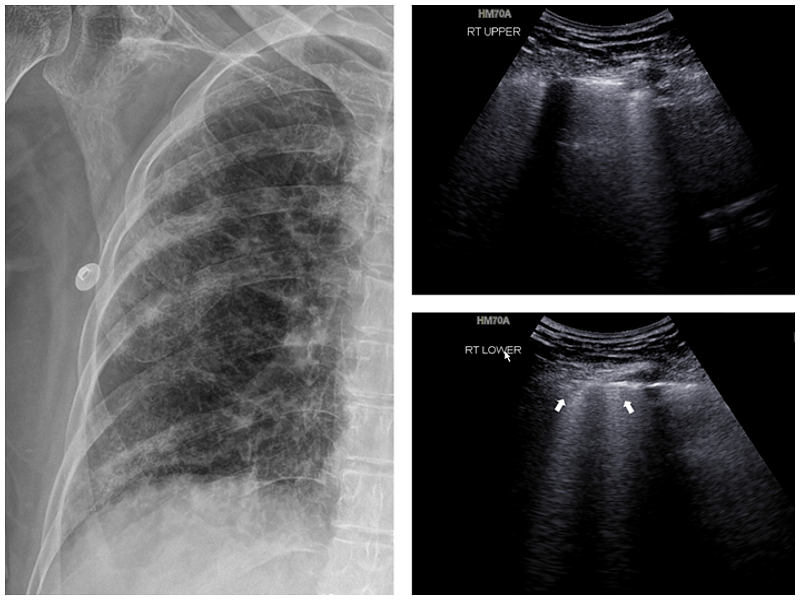
КТ
Считается наиболее информативным методом, но не таким доступным для населения. Во-первых, исследование довольно дорогостоящее, а во-вторых, придется ждать очереди, поскольку сейчас много пациентов с подозрением на КВИ и тех, кто нуждается в томографии с целью мониторинга успешности проводимого лечения. Типичные признаки поражения легочной ткани при коронавирусной инфекции и возможные критерии описаны в таблице.
| Клинические случаи | Основные признаки | Дополнительные признаки |
| Типичный подтвержденный случай COVID-19 | Большое количество уплотнений в легочной ткани по типу «матового стекла», имеют разные формы и размеры | Наличие ретикулярных изменений, участков консолидации (участков, в которых альвеолы заполнены не воздухом, а жидким содержимым – кровью, экссудатом, водой), перилобулярных уплотнений, а также заполненные воздухом бронхи |
| Возможный случай COVID-19 | Уплотнения по типу «матового стекла», наличие участков консолидации | Наличие ретикулярных изменений, перилобулярных уплотнений, обратного гало (зоны матового стекла с плотными участками консолидации вокруг нее) |
[tds_note]На заметку: Поражение по типу «матового стекла» напоминает «задымленность» легочной ткани. Сравнить такое состояние можно с куском размоченной в воде ваты. Не всегда этот признак является проявлением коронавирусной инфекции. Может встречаться у курильщиков, при опухолях, аллергических заболеваниях.[/tds_note]
При легкой стадии заболевания наблюдается не более 3-х очагов «матового стекла», каждый менее 3 см в диаметре. При средне-тяжелой стадии количество очагов увеличивается, но каждый имеет также диаметр менее 3 см. Средне-тяжелая стадия также характеризуется уплотнениями «матового стекла» +наличием очагов консолидации. Тяжелая стадия – аналогичное поражение, но оно охватывает огромную часть легкого.
| Стадии патологического процесса | Признаки на томографии | Распространенность и локализация | Особенности |
| Ранняя (первые 4 дня болезни) | «Матовое стекло» + локальные изменения на его фоне, ограниченно поражены нижние доли сегментов | Охватывает одно или оба легких, чаще нижние доли, число вовлеченных в процесс сегментов ограничено | Каждый второй пациент может не иметь рентгенологических признаков поражения на этой стадии |
| Прогрессирование (с 5 по 8 день) | «Матовое стекло» + «булыжная мостовая» + зоны консолидации | Охватывает оба легких | |
| Пик (с 9 по 13 день) | Консолидация + перилобулярные уплотнения | С 10 дня объем пораженной ткани начинает уменьшаться | Симптомы сохраняются |
| Разрешение (после 14-го дня) | Патологические очаги рассасываются, «матовое стекло» может еще оставаться, как остаточное явление | Зона поражения уменьшается в объеме, исчезает консолидация | Кроме «матового стекла», больше симптомов быть не должно. Может наблюдаться на протяжении целого месяца |
Оценка тяжести поражения легких
Тяжесть заболевания зависит от процента поражения легочной ткани. Чтоб подсчитать процент поражения, врач учитывает, сколько долей легких вовлечены в патологический процесс (всего их 5). Оценивается в баллах (от 1 до 5) процент поражения каждой доли, где:
- 1 балл – менее 5% поражено;
- 2 балла – от 6 до 25%;
- 3 балла – от 26 до 50%;
- 4 балла – от 51 до 75%;
- 5 баллов – более 76%.
Далее пять полученных цифр (баллов) суммируются, а затем умножаются на 4. Это и будет процент вовлеченной в патологический процесс легочной ткани. Важно понимать, что при одной и той же тяжести болезни пациенты могут чувствовать себя по-разному: один будет иметь хорошее самочувствие при поражении 50-75% легких, а другому потребуется проведение ИВЛ (обычно это касается тех, кто имеет сопутствующие заболевания сердца, сосудов).
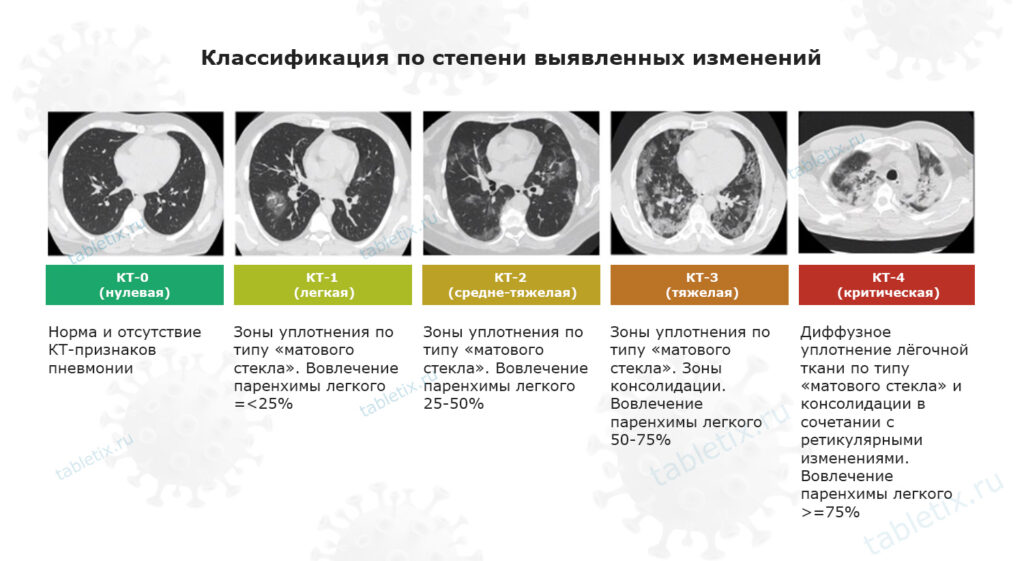
КТ-0. Характерные проявления отсутствуют
Это наиболее благоприятная стадия коронавирусной инфекции, поскольку поражение альвеолярной ткани отсутствует. Пациент может иметь жалобы, схожие с симптомами легкого течения ОРВИ.
КТ-1. Поражение менее 25%
Также протекает легко: субфебрильная температура на протяжении нескольких дней, головная боль, потеря обоняния и нарушение работы вкусового анализатора, сухой кашель. Если говорить о смертности, характерной для данной стадии, то при 10-20% поражения процент летальности более 4 только для пожилых (старше 70 лет).
КТ-2. Поражение до 50%
Для молодых пациентов и людей среднего возраста прогноз благоприятный. Беспокоит повышение температуры, частый сухой кашель, боль в груди, одышка. При прогрессировании симптоматики у пенсионеров следует обратиться за стационарным лечением, поскольку процент летальности повышается (при 30-40% поражения смертность около 14% в возрасте старше 70 лет).
КТ-3. Поражение до 75%
Большинство больных находятся в реанимации на ИВЛ или кислородотерапии. Прогноз менее благоприятный, поскольку появляется дополнительная нагрузка на сердце и другие жизненно важные органы. Также большой процент поражения чреват развитием в дальнейшем фиброза (замещение альвеолярной рабочей ткани соединительнотканными элементами, которые не могут выполнять функции легкого). Процент летальных исходов после 70 лет – 19%, после 80 – 27%.
КТ-4. Поражение более 75%
Даже для молодых людей прогноз неблагоприятный. Обязательно проводят реанимационные мероприятия, подключают ИВЛ, используют стимуляторы жизнеобеспечивающих систем организма. Процент смертности после 70 лет – 43%.
[tds_note]На заметку: Процент поражения легочной ткани для госпитализации больного в стационар роли не играет. Врачи обращают внимание на яркость симптомов, возраст пациента, наличие сопутствующих заболеваний и уровень сатурации.[/tds_note]
Лечение
[tds_info]Внимание! Самолечение запрещено. Препараты подбираются только лечащим врачом на основании результатов обследования.[/tds_info]
Этиотропная терапия (та, что влияет на возбудителя и его возможность размножаться) основывается на применении соответствующих препаратов.
Бактериальная пневмония на фоне COVID-19 устраняется антибиотиками. При необходимости назначаются муколитики, бронхолитические и прочие средства. Обязательно активно мобилизовать пациента на ранних стадиях заболевания, когда это безопасно, чтоб уменьшить вероятность дополнительных осложнений.
Источники:
- COVID-19. Национальный Медицинский Исследовательский центр им. В.А. Алмазова. Институт Медицинского образования. Кафедра внутренних болезней (зав. каф. Салогуб Г.Н.), http://education.almazovcentre.ru/wp-content/uploads/2020/04/Pnevmonii-COVID-19-NMITC-im-VA-Almazova.pdf
- Министерство здравоохранения Российской Федерации (https://minzdrav.gov.ru)
- Всемирная организация здравоохранения (https://www.who.int/ru)
- ФГБВОУ ВО «Военно-медицинская академия имени С.М. Кирова» Министерства обороны Российской Федерации (https://vmeda.mil.ru/)
Важно! Информация на сайте предназначена для медицинских специалистов и не может быть использована для самолечения. Прежде чем принимать любой медикамент, обязательно проконсультируйтесь с врачом!
Добавить комментарий
Для отправки комментария вам необходимо авторизоваться.