Синдром Рейтера: симптомы, лечение и клинические рекомендации

Синдром Рейтера – это аллергическое состояние, сочетающее поражения органов мочеполовой системы, суставов и конъюнктивы глаз. Заболевание проявляется постепенно, хотя не редки случаи, когда все органы страдают одновременно. Синдром является постинфекционным. Проявляется, как правило, после острых инфекций мочеполовой системы. Большую роль играет генетическая предрасположенность, за которую отвечает наличие трансплантационного антигена HLA B27.
Болезнь Рейтера рассматривается как форма реактивного артрита. Чаще всего причиной является заражение хламидиями и гонококками, передающихся как половым, так и бытовым путем.
Также синдром Рейтера может быть вызван сальмонеллами, шигеллами и иерсиниями. Симптомы могут возникать после перенесенного энтероколита и дальнейшего распространения инфекции по организму.
Группа риска
Чаще всего синдром Рейтера встречается у молодых и людей среднего возраста — 20-45 лет. Однако есть случаи заболевания детей, и даже стариков.
Большинство врачей считает, что данная патология возникает у людей с наследственной предрасположенностью. Проверить это можно в любой современной диагностической лаборатории. Так, у 80% людей, страдающих синдромом Рейтера, обнаруживают неспецифический антиген HLA В27.
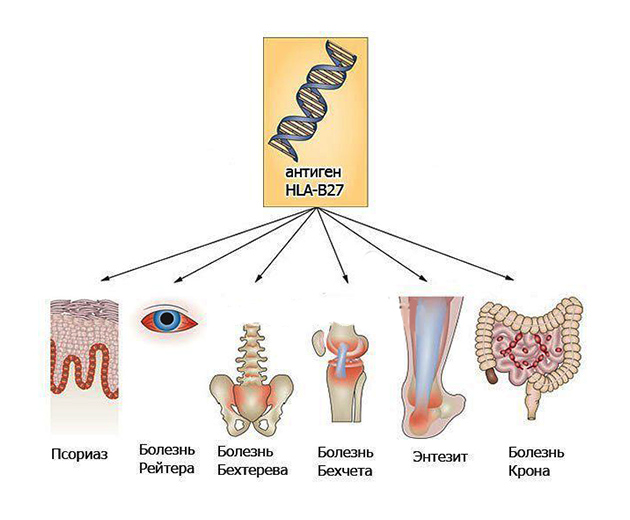
Стоить помнить, что носителями данного антигена являются лишь 5-8% людей. Однако он обнаруживается у большинства людей, которые страдают инфекционными специфическими артритами и болезнями соединительной ткани.
У женщин синдром встречается реже, несмотря на то, что хламидиозу они подвержены больше мужчин. Из-за особенностей строения мочеполовой системы, уретра у женщин короче практически в два раза, в следствие чего хламидии быстро проникают в органы мочеполовой системы.
Диагностироваться синдром Рейтера может даже спустя месяцы после полного излечения от хламидийной инфекции с полным отсутствием симптомов. В данном случае либо имело место повторное заражение, либо хламидии перешли в неактивную форму. В таком состоянии они могут длительное время находиться в организме никак не проявляя себя. И лишь при возникновении неблагоприятных ситуаций – травм, инфекций, переохлаждений, заболеваниях других органов –снова стать активными.
Неактивная форма хламидий также может вызывать хронический уретрит, который трудно поддается медикаментозному лечению.
Механизм возникновения
В большинстве случаев болезнь начинается с внедрения инфекционного агента в органы мочеполовой системы, вызывая уретрит. С током крови возбудитель переносится в синовиальные оболочки суставов, где начинается артрит. Чаще всего первыми поражаются коленные суставы, затем суставы верхних конечностей. Возбудитель также повреждает наружную оболочку глаза, вызывая конъюнктивит.
Иногда конъюнктивит проявляется первым из триады симптомов. Это может произойти при купании в грязных водоемах с открытыми глазами. Конъюнктивит также может появиться при использовании чужого полотенца для лица.
Оседая в тканях, возбудитель вызывают аутоаллергию. При этом иммунные клетки атакуют не только хламидий или других возбудителей, но и собственные воспаленные клетки организма. Поэтому, даже после полного уничтожения хламидий, больному необходимо принимать иммуносупрессивные препараты, которые снижают активность иммунитета, подавляя иго атаки на собственные клетки организма.
Формы заболевания
Выделяют две формы: спорадическую и эпидемическую. Спорадическая форма заболевания возникает случайно, например, при передаче возбудителей половым путем, во время незащищенного полового акта. Эпидемическая же форма возникает, например, при предшествующем энтероколите.
Если заболевание длится до 6 месяцев, его классифицируют, как острое. Продолжающееся до года – затяжное течение. Если человек страдает синдромом Рейтера больше года, врачи говорят о хронической патологии.

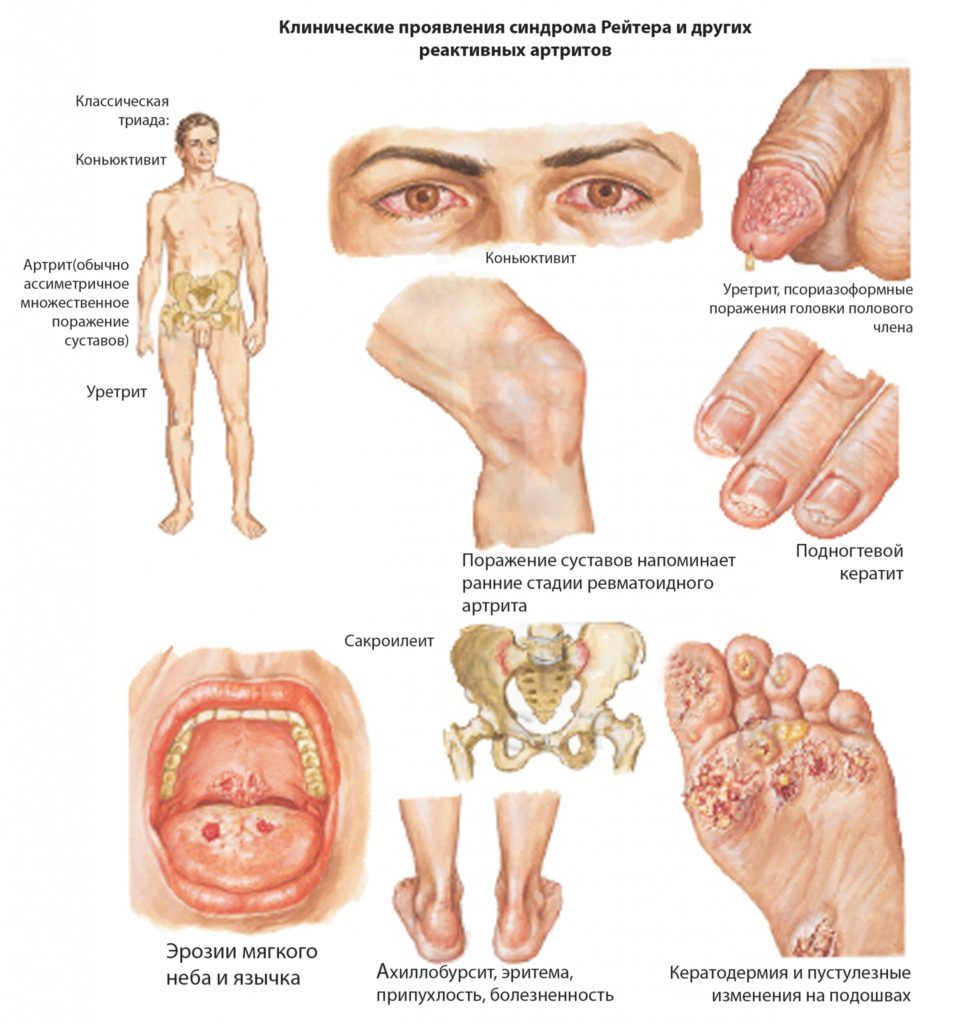
Клинические проявления синдрома Рейтера
В большинстве случаев болезнь начинается с заражения органов мочеполовой системы. Это может быть уретрит, простатит, вагинит, цистит. При этом всегда наблюдается нарушение процесса мочеиспускания, проявляющееся наличием следующих симптомов:
- жжение и зуд в половых органах;
- затруднения и боли при мочевыделении;
- частые и ложные позывы к мочеиспусканию;
- наличие капелек крови в моче или после мочеиспускания.
[tds_info]Важно! В большинстве случаев, данные симптомы чувствуются особенно остро по утрам.[/tds_info]
Как у мужчин, так и у женщин могут встречаться трудности во время полового акта. К ним относятся:
- снижение либидо;
- боль и дискомфорт в половых органах во время полового акта;
- боль после близости;
- затруднения с завершением полового акта у мужчин.
Также возможны незначительные слизисто-гнойные выделения из органов мочеполовой системы.
[tds_info]Не стоит забывать о том, что в 15% случаев, заболевания органов мочеполовой системы протекают бессимптомно.[/tds_info]
Поражение глаз, чаще всего, проявляется конъюнктивитом. Реже встречается ирит – воспаление радужной оболочки глаза, и иридоциклит – воспаление радужной оболочки глаза и сосудов. Конъюнктивит может протекать бессимптомно и продолжаться 1-2 дня.
Поражение суставов, как правило, наблюдают через 1,5-2 месяца после возникновения урогенитальных заболеваний. Сначала происходит поражение суставов нижних, а затем и верхних конечностей. При этом поражаются несимметричные суставы.
При синдроме Рейтера наблюдаются нисходящее поражение суставов ног: сначала коленный, затем голеностопный, межфаланговые и фаланговые суставы. Характерно для синдрома Рейтера воспаление пальцев и обширный отек, который распространяется от сустава к фалангам пальца.
Иногда может возникать воспаление ахиллова сухожилия и формирование пяточной шпоры. Также свойственно возникновение сакроилеита, который сопровождается болями в позвоночном столбе.
Диагностика
Диагностировать болезнь может врач-терапевт или врач общей практики семейной медицины. Диагноз синдрома Рейтера ставится только при полной клинической картине заболевания, либо при наличии несимметричного артрита, который развился после перенесенной урогенитальной инфекции с описанными выше возбудителями.
Помочь поставить точный диагноз могут мазки из органов мочеполовой системы: влагалища, уретры, выделения из головки полового члена. При отсутствии возбудителя в мазках из половых органов, диагноз можно подтвердить при наличии в крови специфических антител к хламидиям или другим возбудителям. Дополнительным методом исследования является обнаружение гена HLA В27, который делает диагноз «синдром Рейтера» более вероятным.
Если есть подозрения на наличие синдрома Рейтера при артрите, необходимо взять синовиальную жидкость (жидкость из полости сустава) на анализ. В ней должны присутствовать возбудители.
Для мужчин обязательным методом диагностики является исследование секрета простаты.
Лечение болезни Рейтера. К какому врачу обратиться
Лечение синдрома Рейтера обязательно должно быть комплексным. При этом, лучше всего, обратиться сразу же к трем специалистам: урологу, ревматологу и офтальмологу.
При лечении применяется Антибактериальная терапия и противовоспалительные средства.
[tds_info]Важно! Недостаточно длительное или прерванное лечение антибиотиками может привести к появлению устойчивости микроорганизмов к препаратам. При этом недуг будет протекать волнообразно: с периодами обострения и ремиссии.[/tds_info]
Самым частоназначаемыми являются полусинтетические антибиотики из группы тетрациклинов. Для людей с непереносимостью данного лекарственного средства, необходимый препарат подбирается индивидуально.
Для лечения суставной формы синдрома Рейтера также применяют хондропротекторные препараты и физиопроцедуры. К последним относятся:
- УФ-излучение;
- инфракрасное излучение;
- магнитное поле;
- диатермия.
При наличии жидкости в полости сустава проводят лечебные пункции. Во время пункции, из сустава удаляется лишняя жидкость. Другим шприцом в полость сустава вводят лекарство – антибиотик, который позволяет местно убить возбудителя заболевания.
Важным этапом в лечении заболевания является психотерапия. Большинство исследований показывает, что люди, у которых встречается сочетание заболеваний сразу нескольких органов, более пессимистично настроены на выздоровление. В результате организм не ищет возможности справиться с заболеваниями. Психокоррекцию должен проводить либо профессиональный психолог, либо лечащий врач.
[tds_info]Важно! Лечиться самостоятельно в домашних условиях, назначая себе те или иные препараты, категорически запрещается. Обязательно проконсультируйтесь с вашим лечащим врачом.[/tds_info]
Профилактика заболевания
Профилактикой заболевания является выполнения правил личной гигиены. К ним относятся:
- защищенный половой акт с непостоянными партнерами;
- использование только личных полотенец и нижнего белья;
- купание только в проверенных санитарными врачами водоемах;
- своевременное лечение урогенитальной инфекции;
- проверка на наличие гена HLA В27;
- лечение острых и хронических заболеваний органов мочеполовой системы.
Эти простые методы позволят в значительной степени предотвратить развитие не только синдрома Рейтера, но и других урогенитальных осложнений.
Важно! Информация на сайте предназначена для медицинских специалистов и не может быть использована для самолечения. Прежде чем принимать любой медикамент, обязательно проконсультируйтесь с врачом!
Добавить комментарий
Для отправки комментария вам необходимо авторизоваться.